Johan Swinnen, een bekend kankeronderzoeker van het UZ Leuven, stapt deze zomer te voet naar Compostela om geld in te zamelen voor de strijd tegen kanker. Bij zijn zoon Pieter werd zes jaar geleden een hersentumor ontdekt, toen hij 13 was. De Standaard deed vorig weekend een aangrijpend, maar tegelijk hartverwarmend interview met hen.
In dezelfde krant werd melding gemaakt van een studie van de Nationale Bank over de efficiëntie van de overheid. Dat zit volgens de Nationale Bank niet goed. Onder meer wat betreft gezondheidsuitgaven geeft België veel meer uit dan andere Europese landen zonder dat de kwaliteit erboven uitsteekt. Dat had Marcia De Wachter, directielid van de Nationale Bank, begin mei ook al verkondigd in Knack. Ze vergeleek de Belgische gezondheidsuitgaven met die in de buurlanden en de drie Scandinavische landen van de Europese Unie. “We geven pakweg 6 miljard euro teveel uit,” aldus De Wachter. Dat is zo’n 1,5 procent van het bruto binnenlands product (BBP).
Zes miljard is een fors bedrag. Het verraste me ook, omdat ik eerder al las dat België helemaal niet aan de kop zit wat betreft de uitgaven. Een snelle check met cijfers van de Oeso en Eurostat bevestigden mijn vermoedens: de cijfers van de Nationale Bank zijn hoogst merkwaardig en overschatten de Belgisch gezondheidsuitgaven (en die van Finland) en onderschatten de uitgaven onze buurlanden en van Zweden en Denenmarken.
De Nationale Bank baseert zich op cijfers van Eurostat. Ze berekent zelf de totale gezondheidsuitgaven door de uitgaven door de overheid (COFOG) en de gezinnen (COICOP) op te tellen.
Ik heb contact opgenomen met Eurostat om te vragen of de methode van de Nationale Bank kan toegepast worden. Eurostat antwoordde me dat ze daar niet op kunnen antwoorden, omdat dit geen officieel door Eurostat gebruikte methode is.
Meer nog, Eurostat meldde me dat in 2011 er internationaal een nieuwe methode werd opgesteld door Eurostat, de Oeso en de Wereldgezondheidsorganisatie dat resulteerde in the System of Health Accounts (SHA). Eurostat schrijft in hun mail het volgende:
“The SHA shares the goals of the system of national accounts (SNA): to constitute an integrated system of comprehensive, internally consistent, and internationally comparable accounts, which should as far as possible be compatible with other aggregated economic and social statistical systems.” (eigen onderlijning)
Eurostat publiceert met deze SHA-methode de totale gezondheidsuitgaven, die je dus internationaal kan vergelijken.
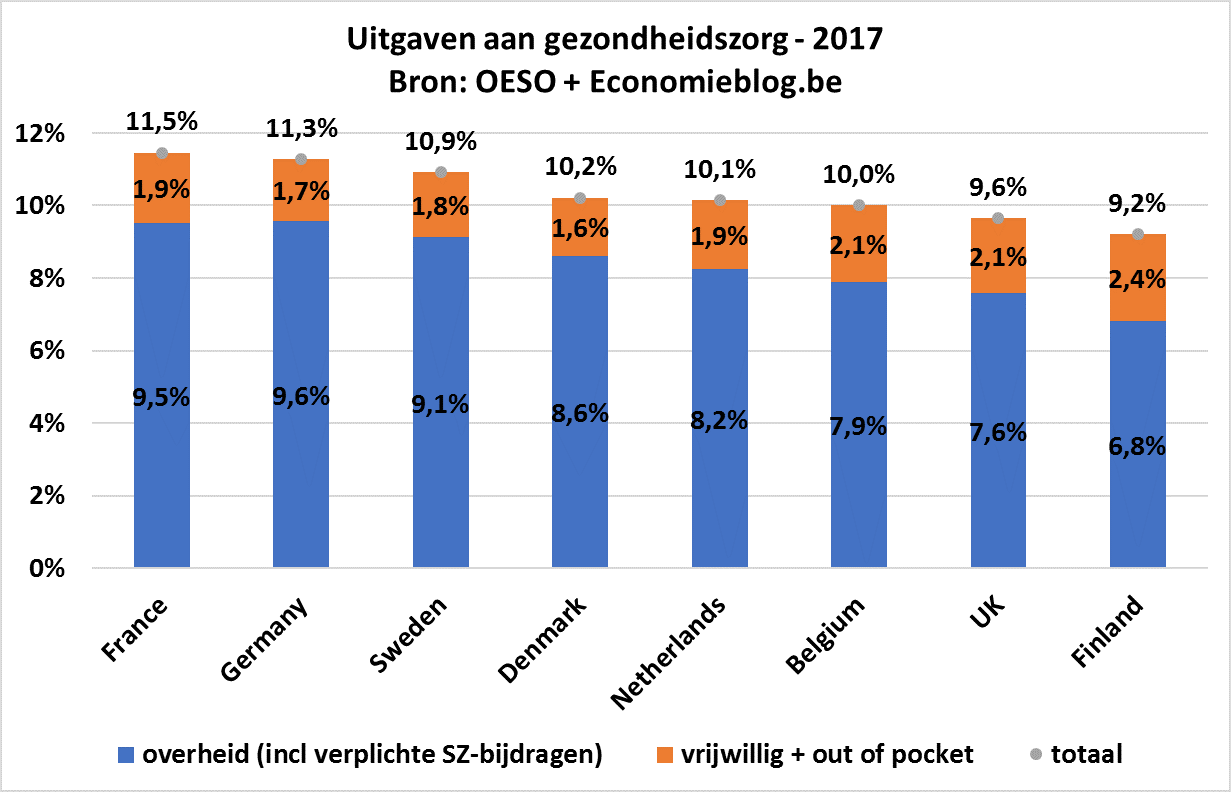
De Nationale Bank komt tot heel andere resultaten dan Eurostat, ook al baseert de Nationale Bank zich dus op cijfers van Eurostat. De oranje balkjes op de bijgaande grafiek geven voor 2014 de cijfers van Eurostat (SHA); de blauwe balkjes de cijfers van de Nationale Bank. Eurostat zet België in de middenmoot ten aanzien van de buurlanden en Scandinavische landen van de EU; Finland staat achteraan. De Nationale Bank zet België helemaal bovenaan, en Finland tweede.
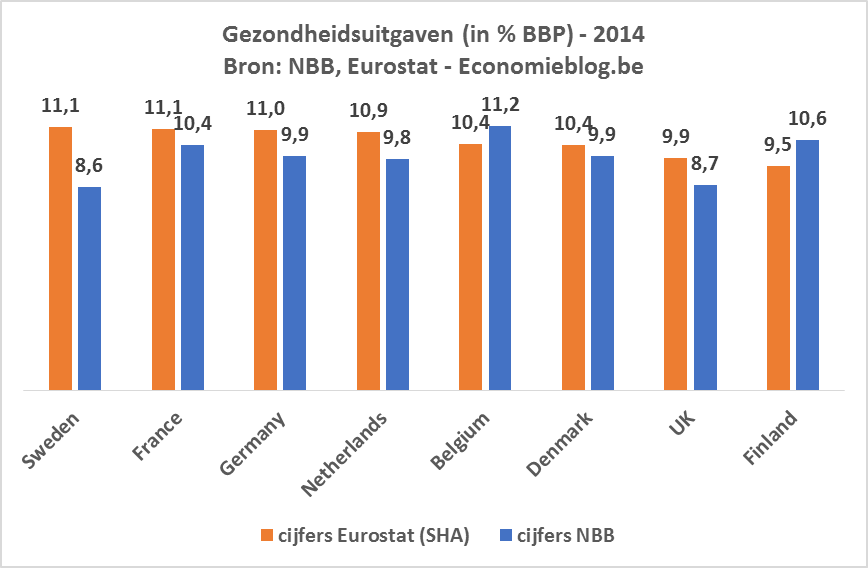
Met deze bevindingen contacteerde ik de Nationale Bank. Ik vroeg hen of ze hun cijfers zouden aanpassen. Ze gaven toe dat hun methode mogelijks niet exhaustief was (“men kan niet uitsluiten dat sommige uitgaven niet opgenomen zijn”), maar verdedigden hun methode. Uit hun antwoord bleek dat de SHA-methode niet door de Nationale Bank gebruikt wordt.
Zij schreven onder meer het volgende: “Het grootste nadeel van deze alternatieve bron “SHA – System of Health Accounts” is dat de gegevens slechts tot 2014 beschikbaar zijn, met weinig historische gegevens.” Zo zijn de cijfers voor de periode 2000-2014 volgens Eurostat slechts beschikbaar voor drie landen.
Ik antwoordde hen dat hun reactie me nog meer overtuigde dat de Nationale Bank haar cijfers over de gezondheidsuitgaven moet aanpassen als ze een internationale vergelijking maakt. Het samentellen van COICOP en COFOG is niet verdedigbaar als de Nationale Bank tot een begrip wil komen van de ‘totale uitgaven’ en deze bovendien wil vergelijken met andere landen. Ik gaf daarvoor de volgende redenen:
1. Zoals de Nationale Bank zelf aanhaalt is de methode van de Nationale Bank mogelijks niet exhaustief (“men kan niet uitsluiten dat sommige uitgaven niet worden opgenomen”)
2. Eurostat heeft, na vier jaar werk, samen met de OECD en WHO in 2011 een nieuwe methode opgesteld om de gezondheidsuitgaven te berekenen. Uit de mail van de Nationale Bank kan ik opmaken dat de Nationale Bank deze cijfers niet gebruikt en mogelijks deze nieuwe methode nog niet kende. Eurostat schrijft zelf het volgende over het System of Health Accounts (SHA): “The SHA shares the goals of the system of national accounts (SNA): to constitute an integrated system of comprehensive, internally consistent, and internationally comparable accounts“ (eigen onderlijning) => voor internationale vergelijkingen moeten de SHA-cijfers gebruikt worden.
3. De voornaamste reden dat de Nationale Bank toch COICOP en COFOG wil gebruiken en niet SHA-cijfers is dat er onvoldoende data zijn om gemiddelden te nemen over de periode van 2000 tot 2014. Er zijn inderdaad niet van alle landen historische SHA-cijfers, omdat nog niet alle landen hun historische cijfers bijgewerkt hebben op basis van de nieuwe SHA-methode. Dat betekent simpelweg dat er nog geen betrouwbare, historische cijfers zijn voor alle landen en dat er dus gewoon geen cijfers kunnen gebruikt worden. Als reactie op het gebrek aan cijfers dan maar onbetrouwbare cijfers gebruiken kan natuurlijk niet. Overigens zijn voor 2014 SHA-cijfers voor alle landen gekend.
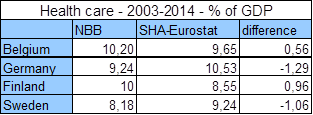
4. Er zijn wel al historische SHA-gegevens voor een aantal landen. België heeft SHA-cijfers sinds 2003 en ook Duitsland, Finland en Zweden hebben sinds minstens 2003 cijfers. De onderstaande tabel geeft de gemiddelde uitgaven voor de Nationale Bank-methode (COICOP+COFOG) en de SHA-Eurostat-methode voor 2003-2014 voor deze vier landen. De SHA-cijfers tonen dat de gemiddelde Belgische uitgaven voor deze periode lager liggen dan Duitsland en dicht bij die van Zweden, terwijl de Nationale Bank-cijfers heel andere conclusies geven (met een onderschatting van Duitse en Zweedse gezondheidsuitgaven en een overschatting van de Belgische en de Finse).
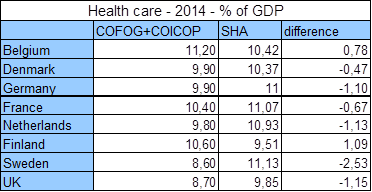
5. De methode van Nationale Bank leidt tot inconsistenties. Zo komt de Nationale Bank tot cijfers voor België en Finland voor 2014 die hoger liggen dan de SHA-cijfers (ook al zijn de Nationale Bank-cijfers mogelijks niet-exhaustief). De Nationale Bank zet Zweden dan weer 2,5 procentpunt onder de SHA-cijfers (zie tabel voor 2014). Dit is inconsistent.
6. De Nationale Bank schrijft zelf dat de cijfers van de gezondheidsuitgaven grondig zijn aangepast. Inderdaad, daarom was wellicht de vierjarige oefening door Eurostat, OECD en WHO inzake de SHA-cijfers noodzakelijk en leidde dit in 2011 tot de nieuwe methode van SHA.
Conclusie: op basis van wat Eurostat schrijft en op basis van de argumenten die de Nationale Bank zelf aanhaalt, is het duidelijk dat de methode van de Nationale Bank niet kan gebruikt worden. Tenzij de Nationale Bank zou kunnen aantonen dat de SHA-cijfers verkeerd zijn.
De discussie over deze verschillen in cijfers is niet onschuldig. De Nationale Bank stelt immers dat België ondanks de hoogste uitgaven niet de beste gezondheidszorg levert (gemeten volgens een door de Nationale Bank samengestelde index). Meer nog, zes Europese landen halen volgens de Nationale Bank een betere kwaliteit met –soms fors- minder middelen, waaronder Nederland, Zweden en Frankrijk. Grondige hervormingen en besparingen in de Belgische gezondheidszorg lijken dan onvermijdelijk.
De Nationale Bank berekende als reactie ook eens de efficiëntie met de cijfers van Eurostat. Dan blijken er slechts drie landen (Oostenrijk, Italië en Spanje) het beter te doen met minder middelen. Zweden, Frankrijk en Nederland leveren wel betere kwaliteit, maar deze landen geven met de nieuwe cijfers gevoelig meer uit aan gezondheidszorg dan België. Denemarken en Duitsland geven evenveel of meer uit, maar leveren een lagere kwaliteit.
Met andere woorden, met de nieuwe cijfers verandert het plaatje grondig. Dat neemt niet weg dat de Belgische gezondheidszorg efficiënter kan, maar België bungelt niet hopeloos achteraan. We zitten eerder in de subtop. En het kan zelfs zinnig zijn om de gezondheidsuitgaven te verhogen, samen met de hervormingen die bezig en gepland zijn.
De publieke en politieke discussie over de gezondheidsuitgaven is letterlijk van levensbelang. Het interview van professor Swinnen en zijn zoon illustreert dat. Gezondheidszorg gaat over ziekte, leven en dood, over mensen die kwetsbaar zijn en soms wanhopig op zoek naar een behandeling, wat ook de kostprijs is. Toch is er ook een budgettaire realiteit waarbinnen de zorgverstrekkers moeten werken. Er moeten vaak harde keuzes gemaakt worden. Dan zijn correcte cijfers onontbeerlijk.
Wanneer de Nationale Bank gezondheidsuitgaven internationaal vergelijkt, moet ze de internationaal gangbare methode gebruiken. Concreet betekent dit dat ze haar gezondheidsuitgaven moet aanpassen. Doet ze dat niet, dan schiet ze tekort in haar opdracht om de politiek en het publiek correct te informeren.
Deze tekst is een uitgebreide versie van de column die in De Tijd verscheen